Efficace, mais rarement utilisé :
Comment fonctionne la radiothérapie chez les animaux ?
5. février 2025
Dr. Jan Kuntz
& Team
La radiothérapie est encore une thérapie relativement peu utilisée chez nos animaux domestiques et de compagnie. Les rayons ne sont pas visibles et le principe de base de cette thérapie est par conséquent difficile à imaginer. Nous clarifions ici les questions les plus importantes concernant l'effet, la technique et le déroulement. Ces informations ne peuvent toutefois pas remplacer un entretien personnel dans un cas concret. N'hésitez pas à nous contacter si vous avez des questions.
Quelles sont les indications de la radiothérapie ?
La radiothérapie est utilisée entre autres en cas de cancer et constitue l'un des trois piliers classiques de l'oncologie. Elle est donc utilisée chez nos animaux, tout comme chez l'homme, pour lutter contre les tumeurs bénignes et malignes. Comme la chirurgie, la radiothérapie est une forme de traitement local. Cela signifie que les tumeurs et les métastases sont irradiées de manière ciblée, raison pour laquelle les effets secondaires de la radiothérapie sont également locaux.
Toutes les tumeurs et tous les tissus n'ont pas la même radiosensibilité, c'est-à-dire qu'ils réagissent différemment à la radiothérapie.

Le retraitement individuel est décisif pour chaque patient
Le traitement idéal pour une tumeur donnée peut comporter plusieurs composantes. Ainsi, certaines tumeurs sont d'abord opérées puis irradiées, on parle alors de radiothérapie adjuvante. Le cas inverse est également possible : d'abord la radiothérapie, puis l'opération. On parle alors de traitement néoadjuvant. Parfois, une chimiothérapie est utile après la radiothérapie. Il existe même une combinaison directe, la radiochimiothérapie. Les médicaments utilisés s'appellent des radiosensibilisateurs.
La radiothérapie peut-elle être utilisée pour d'autres maladies ?
Outre le traitement du cancer, la radiothérapie est également utilisée avec succès pour soulager la douleur. On parle également ici de radiothérapie pour les maladies bénignes. Il s'agit par exemple de maladies articulaires dégénératives, de processus inflammatoires chroniques dans les articulations ou d'arthrose. De telles douleurs apparaissent par exemple à long terme chez le chien en raison d'une dysplasie de l'articulation du coude, d'une dysplasie de l'articulation de la hanche, d'une surcharge pondérale, mais aussi en tant que phénomène d'usure normal chez les animaux âgés.
Comment agit la radiothérapie ?
Physiquement, la radiothérapie repose sur l'utilisation de rayonnements ionisants. Le rayonnement doit donc avoir une énergie suffisante pour pouvoir arracher des électrons individuels à un atome ou à une molécule. Dans notre cas, il s'agit soit d'électrons de haute énergie, soit de rayons X ultra-durs.
Les ionisations dans la cellule provoquent des dommages à l'ADN, le plan de construction de la cellule. Si les dommages sont si importants qu'ils ne peuvent plus être réparés, la cellule se détruit et l'objectif de la radiothérapie est atteint. Les cellules et les tissus ne brûlent pas lors de l'irradiation, ils ne se réchauffent même pas. L'énergie totale est si faible qu'un échauffement n'est pas mesurable. La radiothérapie elle-même n'est donc pas douloureuse, il n'y a pas de perception sensorielle des rayonnements ionisants. Toutefois, les effets secondaires peuvent provoquer des douleurs temporaires, comme pour un coup de soleil. Il ne faut pas confondre la radiothérapie avec l'utilisation de lasers ou de lumière visible. La thérapie photodynamique (PDT) repose également sur un principe totalement différent. Le patient ne devient pas lui-même radioactif lors de l'irradiation, de sorte qu'il n'y a pas de danger supplémentaire pour lui après le traitement.

Important de savoir
Après la radiothérapie, le patient n'est pas radioactif. La radiothérapie ne constitue donc pas une source de danger pour le propriétaire de l'animal lors de la manipulation de celui-ci. Il convient toutefois de surveiller les animaux jusqu'à la disparition complète de l'anesthésie, en particulier lorsqu'ils sont manipulés par des enfants.
Radiothérapie : la haute technologie au service de la précision !
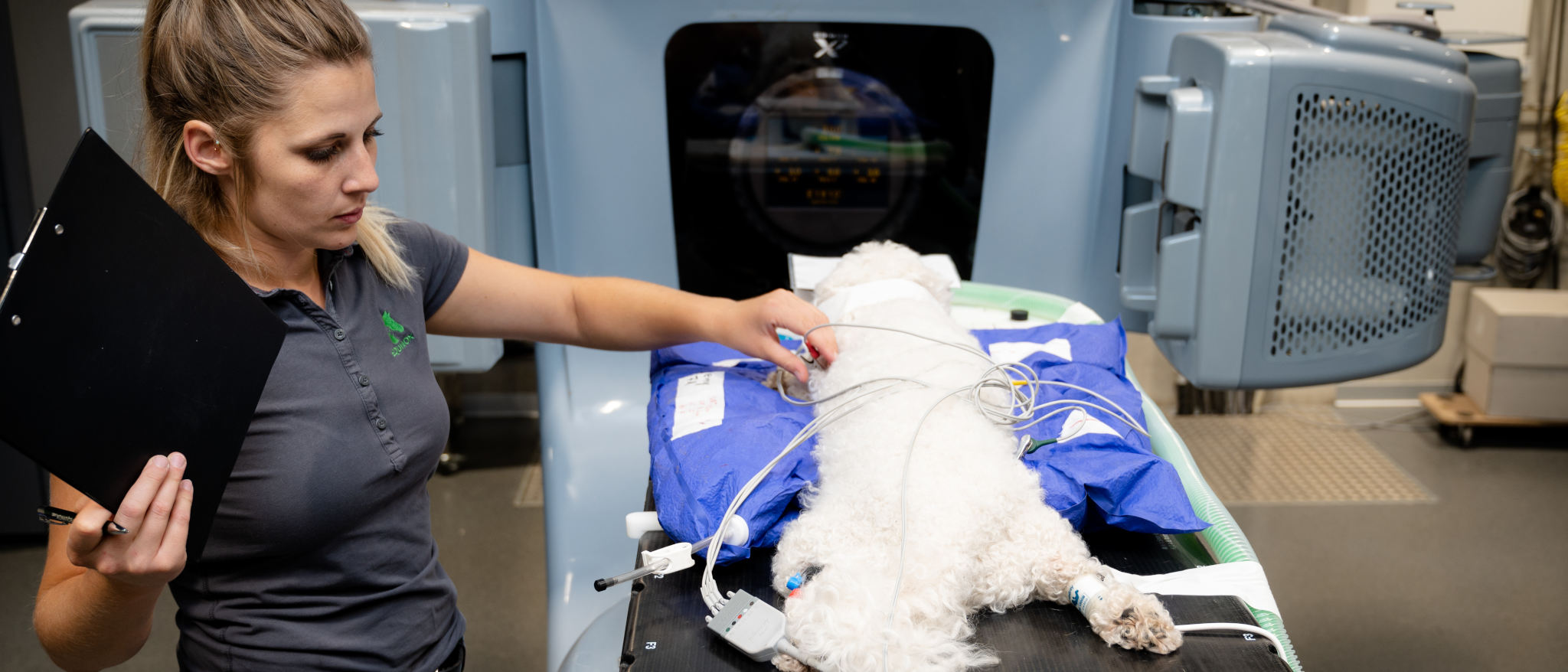
Chez Equinox Healthcare, les rayonnements ionisants sont produits par un accélérateur linéaire. Cet appareil d'irradiation utilisé en médecine humaine accélère les électrons à un point tel qu'ils atteignent presque la vitesse de la lumière. Ces électrons de haute énergie peuvent désormais être utilisés directement pour la radiothérapie, par exemple pour de nombreuses tumeurs cutanées du cheval.
Si les électrons sont à nouveau freinés à l'intérieur de l'accélérateur dans une plaque métallique, la cible, il en résulte un rayonnement de freinage, c'est-à-dire des rayons X ultra-durs. Celui-ci est physiquement comparable au rayonnement d'un tube à rayons X de diagnostic, sauf que l'énergie est environ cent fois plus élevée. Le tube à rayons X devrait donc être alimenté par six millions de volts. Ces photons X pénètrent profondément dans les tissus et sont donc utilisés pour irradier les tumeurs internes, par exemple dans le nez, le cerveau ou la cage thoracique.
L'irradiation au millimètre près à l'aide d'un énorme appareil d'irradiation nécessite beaucoup de planification et une technique moderne. Dans le cas de l'irradiation par électrons, des diaphragmes individuels sont souvent coulés dans un métal lourd afin de délimiter le champ d'irradiation.
Pour les tumeurs internes, les plans d'irradiation sont établis sur des systèmes informatiques performants. On s'assure ainsi que la tumeur reçoit la dose prescrite tout en préservant au maximum les tissus environnants. Un plan d'irradiation contient des instructions pour l'appareil d'irradiation concernant les directions et les réglages de l'irradiation. Le collimateur à plusieurs lamelles, appelé en anglais Multi-Leaf-Collimator ou MLC, est un élément important de ce plan. Les différentes lamelles peuvent être déplacées de manière très précise, rapide et commandée par ordinateur et laissent un espace au milieu pour le passage du faisceau. Cela permet de toujours irradier exactement la zone souhaitée, tout en préservant au maximum les organes à risque.
Tomographie assistée par ordinateur et positionnement du patient
Les performances d'un appareil de radiothérapie moderne ne peuvent être pleinement exploitées que si le patient est positionné de manière précise et reproductible. À cette fin, des supports de positionnement individuels sont fabriqués pour chaque patient. Chez Equinox Healthcare, nous utilisons entre autres des matelas à vide, c'est-à-dire des coussins indéformables, et des empreintes de prothèses pour le positionnement. De nombreuses aides ne sont pas disponibles dans le commerce. Nous les faisons soit tailler sur mesure, soit nous les fabriquons nous-mêmes dans notre atelier.
Nous fabriquons les aides au positionnement pour chaque patient au tout début, avant même que la tomodensitométrie ne soit réalisée pour planifier la radiothérapie. Pour que tout s'accorde à la fin, notre tomodensitomètre a le même lit de patient que l'appareil de radiothérapie. Ainsi, les aides au positionnement peuvent être installées facilement et précisément sur les deux appareils.

Matériel de positionnement adapté au patient
Les matelas à dépression, les empreintes dentaires, les écrans et autres constructions supplémentaires servent à positionner les patients de manière précise et exacte. Ils restent inchangés aussi longtemps que le patient est traité par radiothérapie.

Planification de l'irradiation
Dans le scanner de planification, on dessine non seulement les tumeurs elles-mêmes, mais aussi de nombreux organes. En radiothérapie, on parle de contourage. Sur la base des structures profilées, l'ordinateur peut calculer un plan d'irradiation optimal, dans lequel la tumeur reçoit la dose de rayonnement la plus élevée et les organes à risque la plus faible possible.

Effets biologiques des radiations
Les rayonnements ionisants provoquent des dommages dans les cellules irradiées. Les processus d'ionisation ont certes lieu partout dans la cellule, mais ils ne sont biologiquement pertinents qu'au niveau de l'ADN, qui est important pour la division cellulaire. La structure de l'ADN peut être perturbée, des brins peuvent se briser ou l'ADN peut se fixer sur d'autres structures. Dans de nombreux cas, ces dommages peuvent être réparés, seuls quelques-uns entraînent réellement la mort de la cellule. C'est précisément cette propriété que nous utilisons en radiothérapie. En effet, la capacité de réparation est bien plus développée dans les cellules saines que dans les cellules tumorales. C'est pourquoi nous divisons la dose totale en petites portions, appelées fractions, que nous irradions à des intervalles de un à sept jours. Dans l'intervalle entre les fractions, les cellules saines peuvent se réparer, tandis que les cellules tumorales accumulent les dommages. Pour les cellules tumorales endommagées, les défauts de l'ADN deviennent un problème lors de l'une des prochaines divisions cellulaires et elles entrent dans une phase de mort cellulaire structurée. Les cellules n'éclatent donc pas simplement, mais sont recyclées par les fonctions de l'organisme.
En combien de temps puis-je voir le résultat de la radiothérapie ?
La rapidité avec laquelle une tumeur réagit à la radiothérapie dépend des cellules d'origine dont elle est issue. Certaines tumeurs rétrécissent déjà nettement sous l'effet de la radiothérapie, d'autres mettent plusieurs mois avant de réagir. Les radiothérapies palliatives visent en partie à stopper ou à ralentir la poursuite de la croissance de la tumeur et à atténuer les douleurs. Le protocole de radiothérapie approprié dépend essentiellement de l'indication, c'est-à-dire de la tumeur elle-même. On distingue principalement les protocoles définitifs et les protocoles palliatifs.
Les protocoles définitifs visent à obtenir le meilleur contrôle possible de la tumeur sur une période aussi longue que possible. Ils comportent un nombre relativement élevé de fractions avec une dose unique modérée.
Les protocoles palliatifs, en revanche, visent à améliorer la qualité de vie du patient sans l'accabler plus longtemps. Dans ce cas, on utilise généralement peu de fractions avec une dose unique élevée.
Dans la mesure du possible, nous nous appuyons sur des études scientifiques pour choisir les protocoles. Toutefois, en médecine vétérinaire, il n'existe pas de publication adéquate pour chaque tumeur chez chaque espèce animale. Chez le cheval notamment, il manque encore de grandes études pour la plupart des tumeurs. Dans ces cas, nous avons recours aux connaissances acquises chez d'autres espèces animales, en médecine humaine et à notre expérience. Dans ces cas, les possibilités de traitement et le protocole à appliquer doivent être discutés individuellement. La question de savoir s'il faut choisir un protocole palliatif ou définitif est également une décision individuelle. Il n'est toutefois pas possible d'adapter le traitement à la réponse individuelle de la tumeur. Les petites tumeurs ne nécessitent pas nécessairement moins de fractions que les grosses tumeurs. Au contraire, après l'ablation macroscopique complète de la tumeur, la radiothérapie adjuvante est souvent réalisée en un très grand nombre de fractions afin d'obtenir le meilleur résultat possible.


